Пневмоторакс легких что это
Опасный диагноз — пневмоторакс
Пневмоторакс — состояние, характеризующееся наличием воздуха в плевральной полости.
Пневмоторакс классифицируют на несколько видов.
Так называемый спонтанный пневмоторакс. Может поразить совершенно здорового человека. Такой пневмоторакс называют первичным. Вторичный пневмоторакс поражает людей, страдающих заболеваниями легких.
В отдельную группу выделают искусственный (ятрогенный) пневмоторакс, вызываемый врачебными манипуляциями либо осложнениями медикаментозной терапии.
Травматический пневмоторакс возникает вследствие травматического повреждения грудной клетки (открытого или закрытого).
Основные причины пневмоторакса
Заболевания органов дыхательной системы различной этиологии являются наиболее частыми причинами развития пневмоторакса. Опухолевые процессы, ревматоидный артрит, астма, хроническая обструктивная болезнь легких (ХОБ/1) и инфекционные заболевания могут послужить причиной возникновения. Курящие люди чаще подвержены риску спонтанного пневмоторакса.
Травматический пневмоторакс может быть вызван травмами грудной клетки вследствие повреждения ребер, разрывом легкого и т.д. и нередко сопровождается гемотораксом (скоплением крови в плевральной полости). Трансторакальная биопсия — частая причина ятрогенного пневмоторакса.
Этот способ применим для диагностики новообразований в периферической зоне легких. Несмотря на то, что манипуляция проводиться под присмотром КТ или рентгеноскопии, пневмоторакс является частым осложнением. Еще одной причиной может стать установка подключичного катетера, так как процедура проводиться «вслепую», именно поэтому иностранные врачи отвергают этот метод катетеризации и устанавливают его исключительно в яремную вену, исключая риск травмы легкого.
Симптоматика
Пневмоторакс начинается остро. Больной жалуется на тяжелую одышку и острую (кинжальную) боль при вдохе. Наблюдается тахикардия, пульсовые волны уменьшаются при вдохе (парадоксальный пульс), кожа и слизистая могут приобрести синюшный оттенок (цианоз), возможна эмфизема (патологическое скопление воздуха в подкожной клетчатке). Реже, больного могут беспокоить сухой кашель, потливость.
Методы диагностики
Развитие пневмоторакса можно установить при таких медицинских манипуляциях:
КТ — наиболее современный и точный метод диагностики пневмоторакса. Позволяет определить его размеры, что влияет на тактику лечения в будущем.
Лечение
Лечение пневмоторакса происходит в условиях стационара.
Спонтанный пневмоторакс
Спонтанный пневмоторакс – это патологическое состояние, характеризующееся внезапным нарушением целостности висцеральной плевры и поступлением воздуха из легочной ткани в плевральную полость. Развитие спонтанного пневмоторакса сопровождается остро возникающей болью в грудной клетке, одышкой, тахикардией, бледностью кожных покровов, акроцианозом, подкожной эмфиземой, стремлением пациента принять вынужденное положение. С целью первичной диагностики спонтанного пневмоторакса проводится рентгенография легких и диагностическая плевральная пункция; для установления причин заболевания требуется углубленное обследование (КТ, МРТ, торакоскопия). Лечение спонтанного пневмоторакса включает дренирование плевральной полости с активной или пассивной эвакуацией воздуха, видеоторакоскопические или открытые вмешательства (плевродез, удаление булл, резекцию легкого, пульмонэктомию и др.)
МКБ-10
Общие сведения
Под спонтанным пневмотораксом в клинической пульмонологии понимают идиопатический, самопроизвольный пневмоторакс, не связанный с травмой или ятрогенными лечебно-диагностическими вмешательствами. Спонтанный пневмоторакс статистически чаще развивается у мужчин и преобладает среди лиц трудоспособного возраста (20-40 лет), что предопределяет не только медицинскую, но и социальную значимость проблемы.
Если при травматическом и ятрогенном пневмотораксе четко прослеживается причинно-следственная связь между заболеванием и внешним воздействием (травмой грудной клетки, пункцией плевральной полости, катетеризацией центральных вен, торакоцентезом, биопсией плевры, баротравмой и др.), то в случае спонтанного пневмоторакса такая обусловленность отсутствует. Поэтому выбор адекватной диагностической и лечебной тактики является предметом повышенного внимания пульмонологов, торакальных хирургов, фтизиатров.
Причины
Первичный спонтанный пневмоторакс развивается у лиц, не имеющих клинически диагностированной патологии легких. Однако при проведении диагностической видеоторакоскопии или торакотомии у данного контингента больных в 75-100% случаев выявляются субплеврально расположенные эмфизематозные буллы. Отмечена взаимосвязь между частотой спонтанного пневмоторакса и конституциональным типом пациентов: заболевание чаще возникает у худых высоких молодых людей. Курение увеличивает риски развития спонтанного пневмоторакса до 20 раз.
Вторичный спонтанный пневмоторакс может развиваться на фоне широкого круга патологий:
К относительно редким формам спонтанного пневмоторакса относят менструальный и неонатальный пневмоторакс. Менструальный пневмоторакс этиологически связан с грудным эндометриозом и развивается у молодых женщин в первые двое суток от начала менструации. Вероятность рецидива менструального пневмоторакса, даже на фоне консервативной терапии эндометриоза, составляет около 50%, поэтому сразу после установления диагноза с целью предотвращения повторных эпизодов спонтанного пневмоторакса может выполняться плевродез.
Неонатальный пневмоторакс – спонтанный пневмоторакс новорожденных встречается у 1-2% детей, в 2 раза чаще у мальчиков. Патология может быть связана с проблемами расправления легкого, респираторным дистресс-синдромом, разрывом ткани легкого при проведении ИВЛ, пороками развития легких (кистами, буллами).
Патогенез
Степень выраженности структурных изменений зависит от времени, прошедшего с момента возникновения спонтанного пневмоторакса, наличия исходных патологических нарушений в легком и висцеральной плевре, динамики воспалительного процесса в плевральной полости.
При спонтанном пневмотораксе имеет место патологическое легочно-плевральное сообщение, обусловливающее попадание и скопление воздуха в плевральной полости; частичный или полный коллапс легкого; смещение и флотация средостения.
Воспалительная реакция развивается в полости плевры через 4-6 часов после эпизода спонтанного пневмоторакса. Она характеризуется гиперемией, инъекцией сосудов плевры, образованием незначительного количества серозного экссудата. В течение 2-5 суток нарастает отечность плевры, особенно на участках ее контакта с проникшим воздухом, увеличивается количество выпота, происходит выпадение фибрина на поверхность плевры.
Прогрессирование воспалительного процесса сопровождается разрастанием грануляций, фиброзной трансформацией выпавшего фибрина. Спавшееся легкое фиксируется в поджатом состоянии и становится неспособным к расправлению. В случае присоединения гемоторакса или инфекции со временем развивается эмпиема плевры; возможно образование бронхоплеврального свища, поддерживающего течение хронической эмпиемы плевры.
Классификация
По этиологическому принципу различают первичный и вторичный спонтанный пневмоторакс. О первичном спонтанном пневмотораксе говорят при отсутствии данных за клинически значимую легочную патологию. Возникновение вторичного спонтанного пневмоторакса происходит на фоне сопутствующих легочных заболеваний.
В зависимости от степени коллабирования легкого выделяют:
По степени компенсации дыхательных и гемодинамических расстройств, сопровождающих спонтанный пневмоторакс, определены три фазы патологических изменений: фаза стойкой компенсации, фаза неустойчивой компенсации и фаза декомпенсации (недостаточной компенсации).
Симптомы спонтанного пневмоторакса
По характеру клинической симптоматики различают типичный вариант спонтанного пневмоторакса и латентный (стертый) вариант. Типичная клиника спонтанного пневмоторакса может сопровождаться умеренными или бурными проявлениями.
В большинстве случаев первичный спонтанный пневмоторакс развивается внезапно, среди полного здоровья. Уже в первые минуты заболевания отмечаются острые колющие или сжимающие боли в соответствующей половине груди, остро возникшая одышка. Выраженность боли варьирует от слабо интенсивной до очень сильной. Усиление болей происходит при попытке глубокого вдоха, кашле. Болевые ощущения распространяются на шею, плечо, руку, область живота или поясницы.
В течение 24 часов болевой синдром уменьшается или полностью исчезает, даже в том случае, если спонтанный пневмоторакс не разрешается. Ощущения дыхательного дискомфорта и нехватки воздуха возникают только при физической нагрузке.
При бурных клинических проявлениях спонтанного пневмоторакса болевой приступ и одышка выражены крайне резко. Могут возникать кратковременные обморочные состояния, бледность кожи, акроцианоз, тахикардия, чувство страха и тревоги. Пациенты щадят себя: ограничивают движения, принимают положение полусидя или лежа на больном боку. Нередко развивается и прогрессирующе нарастает подкожная эмфизема, крепитация в области шеи, верхних конечностей, туловища. У пациентов с вторичным спонтанным пневмотораксом, виду ограниченности резервов сердечно-сосудистой системы, заболевание протекает тяжелее.
Осложнения
К осложненным вариантам течения спонтанного пневмоторакса относится развитие напряженного пневмоторакса, гемоторакса, реактивного плеврита, одномоментного двустороннего коллапса легких. Скопление и длительное нахождение инфицированной мокроты в коллабированном легком приводит к развитию вторичных бронхоэктазов, повторных эпизодов аспирационной пневмонии в здоровом легком, абсцессов. Осложнения спонтанного пневмоторакса развиваются в 4-5% случаев, однако они могут представлять угрозу для жизни пациентов.
Диагностика
Спонтанный пневмоторакс латентного или стертого течения необходимо дифференцировать от гигантской бронхолегочной кисты и диафрагмальной грыжи. В последнем случае дифдиагностике помогает рентгенография пищевода.
Лечение спонтанного пневмоторакса
Лечебные стандарты требуют как можно более ранней эвакуации скопившегося в полости плевры воздуха и достижения расправления легкого. Общепринятым стандартом является переход от диагностической тактики к лечебной. Таким образом, получение в процессе торакоцентеза воздуха является показанием к дренированию плевральной полости. Плевральный дренаж устанавливается во II межреберье по среднеключичной линии, после чего присоединяется к активной аспирации.
Улучшение проходимости бронхов и эвакуация вязкой мокроты облегчают задачу расправления легкого. С этой целью проводятся лечебные бронхоскопии (бронхоальвеолярный лаваж, трахеальная аспирация), ингаляции с муколитиками и бронхолитиками, дыхательная гимнастика, оксигенотерапия.
Если в течение 4-5 суток не наступает расправления легкого, переходят к хирургической тактике. Она может заключаться в торакоскопической диатермокоагуляции булл и спаек, ликвидации бронхоплевральных свищей, осуществлении химического плевродеза. При рецидивирующем спонтанном пневмотораксе, в зависимости от его причин и также состояния легочной ткани, может быть показана атипичная краевая резекция легкого, лобэктомия или даже пневмонэктомия.
Прогноз
При первичном спонтанном пневмотораксе прогноз благоприятный. Обычно удается достичь расправления легкого минимально инвазивными способами. При вторичном спонтанном пневмотораксе рецидивы заболевания развиваются у 20-50% пациентов, что диктует необходимость устранения первопричины и избрания более активной лечебной тактики. Пациенты, перенесшие спонтанный пневмоторакс, должны находиться под наблюдением торакального хирурга или пульмонолога.
Пневмоторакс легких что это
Пневмоторакс – скопление воздуха в плевральной полости, которое приводит к сдавливанию легкого. В норме легкое и внутренняя поверхность грудной клетки покрыты оболочкой – плеврой. Между листками плевры существует небольшое пространство – плевральная полость. Листки плевры гладкие и покрыты специальной жидкостью, что снижает трение при дыхательных движениях. Плевральная полость герметична, давление в ней отрицательное – такие условия необходимы для функционирования легких. При пневмотораксе воздух проникает в плевральную полость, в результате чего легкое сжимается.
Пневмоторакс возникает при повреждениях грудной клетки и легких, а также при некоторых заболеваниях легких (например, туберкулезе, воспалении легких). Небольшое скопление воздуха может рассасываться самостоятельно, более крупный пневмоторакс грозит нарушением функции легкого, сердечной деятельности, сдавливанием крупных сосудов. Пневмоторакс относится к неотложным состояниям и в некоторых случаях при отсутствии лечения может привести к гибели пострадавшего.
Лечение пневмоторакса хирургическое и состоит в выведении воздуха из плевральной полости.
Воздух в плевральной полости.
Общая информация о заболевании
Пневмоторакс – скопление воздуха в плевральной полости, которое вызывает сдавливание легкого. Наружная поверхность легких и внутренняя поверхность грудной клетки покрыта специальной оболочкой – плеврой. Между листками плевры находится плевральная полость – небольшое пространство, в котором в норме давление отрицательное (ниже атмосферного), это необходимо для осуществления дыхательных движений легкими. При пневмотораксе герметичность плевральной полости нарушается, в нее попадает воздух, и давление в плевральной полости повышается (стремится приблизиться к атмосферному). В результате легкое сжимается, нарушается его дыхательная функция. При крупном пневмотораксе сдавливаются крупные сосуды, сердца, что может приводить к остановке дыхания и сердечной деятельности.
Существует несколько видов пневмоторакса, в зависимости от вызвавших его причин.
Крупный пневмоторакс при отсутствии лечения вызывает серьезные нарушения, которые могут привести к гибели пострадавшего. К ним относятся:
В случае необходимости лечебные мероприятия, направленные на ликвидацию пневмоторакса, проводятся незамедлительно.
Кто в группе риска?
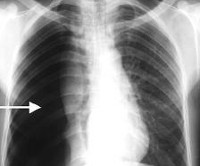
Диагностика пневмоторакса основана на характерных жалобах пациента, истории заболевания, рентгенографии органов грудной клетки. При необходимости выполняют компьютерную томографию.
Пневмоторакс часто возникает при различных травмах и заболеваниях органов грудной клетки. Данные состояния требуют лабораторной диагностики для выявления основных показателей деятельности организма. Проводятся следующие анализы:
Тактика лечения зависит от размеров пневмоторакса. Небольшое количество воздуха может рассасываться без проведения каких-либо манипуляций, тогда осуществляется наблюдение за состоянием пациента, выполняются необходимые рентгенологические исследования легких. В остальных случаях проводится хирургическое лечение.
Пневмоторакс является неотложным состоянием, поэтому лечение начинается сразу же после его выявления. Целью является ликвидация воздуха в плевральной полости. Для этого делают пункцию (прокол) и удаляют воздух. Также удаление воздуха выполняется с помощью специальной трубки (дренажа): один ее конец вводится в плевральную полость, а другой присоединяется к аппарату, который выводит из нее лишний воздух. Вместо аппарата часто используется клапанный механизм, позволяющий воздуху выходить наружу, но не пропускающий его в плевральную полость. В результате легкое расправляется.
В некоторых случаях требуется оперативное лечение, которое может быть проведено через небольшие разрезы с использованием эндоскопа (специальной гибкой трубки, оснащенной видеокамерой и набором инструментов) либо путем вскрытия грудной полости.
Специфической профилактики пневмоторакса не существует, однако риск возникновения пневмоторакса снижает отказ от курения.
Людям с заболеваниями легких следует регулярно проходить обследования.
Пневмоторакс
Пневмотораксом называют обильное скопление газов или воздуха в плевральной полости (за грудиной), способное привести к нарушению естественной вентиляции легких и газообмена во время дыхания человека. В результате такого заболевания легкие сдавливаются, кислород не поступает, на фоне чего возникает гипоксия (кислородное голодание). Дальше происходит нарушение обмена веществ и дыхательная недостаточность.
Пневмоторакс легкого может быть закрытого или открытого типа. В первом случае происходит разгерметизация дыхательной системы из-за сквозных ранений. Тогда воздух и газы попадают в область плевры извне. Во втором случае герметичность грудной клетки не нарушена, но сама плевра имеет дефект.
Согласно другой классификации пневмоторакс легкого подразделяется по следующим видам:
Симптомы и признаки
Симптомы и признаки пневмоторакса также отличаются в зависимости от видов. Для открытого пневмоторакса характерны:
При закрытом пневмотораксе симптомы наблюдаются следующие:
Как только спонтанный пневмоторакс переходит в новую стадию своего развития, пациента уже не так сильно мучает одышка. Боли продолжают появляться только при глубоком вдохе или перемещениях тела больного. Иногда возникает подкожное вздутие возле лица или шеи, при нажатии на которое раздается хруст. Дыхание становится сильно ослабленным, одно легкое пациента может полностью выключиться из работы.
Дальше при спонтанном пневмотораксе происходит:
Причины возникновения
Причинами пневмоторакса могут быть:
Привести к болезни также могут разрывы кист и булл, прорвавшиеся абсцессы, туберкулез, злокачественные опухоли, разрыв пищевода.
Пневмоторакс поражает одну сторону, но иногда он развивается с двух сторон.
Осложнения
Осложнения на фоне пневмоторакса встречаются более чем у 50% пациентов. Ими могут быть:
Когда следует обратиться к врачу
Лечением пневмоторакса занимается врач-пульмонолог. Чтобы получить своевременное лечение пневмоторакса, нельзя упускать время. Важна каждая минута. Если вы пострадали от ранения, получили травму с переломом ребер, испытываете сложности с дыханием и острую боли в области груди, то необходимо незамедлительно получить помощь специалиста.
Диагностика
При первых признаках пневмоторакса необходимо обратиться к врачу и пройти диагностику. Она основывается на осмотре и прослушивании легких стетоскопом. Обычно при этом дыхание внизу не прослеживается на слух. Сам пациент вынужден принимать неестественное положение тела, чтобы сжать грудную клетку в области раны и в какой-то степени уменьшить болевые ощущения.
Обязательно при пневмотораксе назначают рентген. По его результатам доктор определяет диагноз. Дополнительно может быть взята пункция из плевральной полости с газом или воздухом. Давление при этом в ней отсутствует.
Пройти диагностику и быстро получить результаты, чтобы сэкономить важное сейчас время, оперативно приступить к лечению можно в нашей клинике. Здесь есть все необходимое современное диагностическое оборудование, опытные доктора и лаборатория.
Лечение

После оперативных действий пациента переводят в стационар. Дальнейшее лечение будет зависеть от причины, которая вызвала патологию. Обычно оно сводится к:
Чтобы ситуация не повторилась, врачи проводят плевродез. Это процедура, при которой создаются искусственные спайки в плевре с расправленным легким.
Домашние средства лечения
Если у пациента по результатам диагностического исследования отсутствует отрицательная динамика, то врач может назначить домашнее лечение. Оно включает в себя кислородную терапию и прием обезболивающих средств. Первые несколько дней необходимо провести в стационаре под наблюдением врачей. Если никаких осложнений не наблюдается, динамика положительная, то больного выписывают с продолжением лечения дома.
Врачом обычно назначаются препараты следующих типов:
Больному прописывают покой и временное прекращение профессиональной деятельности. Не допускается быстрый возврат к прежнему ритму жизни. Это только увеличивает вероятность рецидива. Необходимо дождаться полного устранения боли и нормализации дыхательной функции. Находиться дома нужно будет не меньше месяца с момента выписки.
Первые несколько дней после оперативного лечения спать следует на кресле с откидной спинкой. Это снизит нагрузку на грудную клетку.
Прогноз заболевания
Пневмоторакс – это опасная и быстро развивающаяся болезнь. В случае адекватного и правильно подобранного лечения справиться с болезнью удается через продолжительный период от 1-2 недель до нескольких месяцев.
Последствия пневмоторакса будут зависеть от степени поражения легких, тяжести заболевания и скорости развития дыхательной недостаточности. Если напряженный пневмоторакс возник по причине серьезной травмы или ранения с большой областью поражения и большой кровопотерей, то прогноз при таких случаях неблагоприятный.
Нужно понимать, что гарантий полного излечения болезни нет. Риск рецидива составляет 30%. Если ситуация повторяется, то угроза следующего рецидива увеличивается до 60%. В таких случаях обойтись только дренажом с откачиванием жидкости и газа нельзя. Необходимо проведение малоинвазивной торакоскопической операции.
Профилактика
Чтобы не допустить развития спонтанного пневмоторакса, нужно следить за своим здоровьем и условиями жизни. К болезни могут привести на первый взгляд безобидные причины:
Поэтому нужно стараться защищать себя от переохлаждений, повышать естественные защитные функции организма, укреплять иммунную систему, основательно и вовремя лечить острые респираторные и вирусные заболевания.
Как записаться к пульмонологу?
Если у вас отмечаются симптомы пневмоторакса легких, то необходимо посетить пульмонолога. Доктор назначит диагностику, проведет осмотр и подберет лечение. Оказание помощи при пневмотораксе крайне важно, так как он может стать причиной гибели пациента.
Чтобы сохранить свое здоровье, получить максимальные шансы на быстрое выздоровление без последствий, посетите АО «Медицина» (клиника академика Ройтберга) в ЦАО Москвы. Мы находимся по адресу: 2-й Тверской-Ямской переулок, дом 10. Всего в 5 минутах ходьбы от м. Маяковская. Добраться до нас также можно от станций м. Белорусская, м. Новослободская, м. Тверская, м. Чеховская.
Контактный телефон для консультаций и предварительной записи: +7 (495) 775-73-60. При острой необходимости первой помощи при пневмотораксе вы можете вызвать бригаду сокрой помощи по телефону +7 (495) 229-00-03. Звонки принимаются круглосуточно.
Диагностика и лечение спонтанного пневмоторакса
Общая информация
Краткое описание
Национальные клинические рекомендации по лечению спонтанного пневмоторакса
Определение:
Спонтанный пневмоторакс (СП) – синдром, характеризующийся скоплением воздуха в плевральной полости, не связанный с травмой легкого и врачебными манипуляциями.
Код по МКБ 10: J93.1
Профилактика:
Индукция плевродеза, то есть образование спаечного процесса в плевральной полости – уменьшает риск рецидива пневмоторакса [А].
Отказ от курения уменьшает как риск развития пневмоторакса, так и риск его рецидива [C].
Скрининг:
Для первичного пневмоторакса скрининг не применим.
Для вторичного – направлен на выявление заболеваний, провоцирующих развитие спонтанного пневмоторакса.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификации
Таблица 1. Классификация спонтанного пневмоторакса
| Заболевания дыхательных путей |
| — Хроническая обструктивная болезнь легких — Бронхиальная астма — Муковисцидоз |
| Интерстициальные заболевания легких |
| — Эмфизема легких: буллезная, диффузная, комбинированная — Саркоидоз органов дыхания — Идиопатический фиброзирующий альвеолит — Гистиоцитоз X — Лимфангиолейомиоматоз — Пневмокониозы |
| Инфекционные заболевания легких |
| — Пневмоцистная пневмония у больных СПИДом — Паразитарные заболевания — Грибковые инфекции |
| Болезни соединительной ткани (коллагенозы) |
| — Ревматоидный артрит — Анкилозирующий спондилит — Полимиозит/дерматомиозит — Системная склеродермия — Синдром Mарфана — Синдром Элерса-Данлоса |
Примечание: Скопление воздуха в плевральной полости, возникшее в результате разрыва полостей деструкции легочной ткани (при туберкулезе, абсцедирующей пневмонии и полостной форме рака легкого) не следует относить к вторичному пневмотораксу, так как в этих случаях развивается острая эмпиема плевры.
Диагностика
Диагностика СП основывается на клинических проявлениях заболевания, данных объективного и рентгенологического обследования.
В клинической картине основное место занимают: боль в грудной клетке на стороне пневмоторакса, часто иррадиирующая в плечо, одышка, сухой кашель.
При вторичном СП, даже если он небольшого объема, имеется более выраженная клиническая симптоматика, в отличие от первичного СП [D].
При объективном осмотре определяется отставание в дыхании половины грудной клетки, иногда расширение межреберных промежутков, тимпанический тон при перкуссии, ослабление дыхания и ослабление голосового дрожания на стороне пневмоторакса.
При напряженном пневмотораксе клинические проявления более выражены [D].
Обязательным является выполнение рентгенограмм в прямой и боковой проекции на вдохе, которых достаточно для постановки диагноза пневмоторакса [А]. В сомнительных случаях необходимо выполнить дополнительный снимок на выдохе в прямой проекции.
Основными рентгенологическими симптомами СП являются:
При оценке рентгенограмм необходимо помнить о возможности ограниченного пневмоторакса, который, как правило, имеет верхушечную, парамедиастинальную или наддиафрагмальную локализацию. В этих случаях необходимо выполнить рентгенограммы на вдохе и выдохе, сравнение которых дает полную информацию о наличии ограниченного пневмоторакса.
Важной задачей рентгенологического исследования является оценка состояния паренхимы легкого, как пораженного, так и противоположного легкого.
При оценке рентгенограмм пневмоторакс следует дифференцировать с гигантскими буллами, деструктивными процессами в легких, дислокацией полых органов из брюшной полости в плевральную.
Перед дренированием плевральной полости необходимо выполнить рентгенографию в 2-х проекциях или полипозиционную рентгеноскопию для определения оптимальной точки дренирования [D].
Спиральная компьютерная томография (СКТ) грудной клетки играет основную роль в определении причин пневмоторакса и дифференциальной диагностике СП с другой патологией. СКТ должна быть выполнена после дренирования плевральной полости и максимально возможного расправления легкого. При СКТ оценивают следующие признаки: наличие или отсутствие изменений в легочной паренхиме, таких как инфильтрация, диссеминированный процесс, интерстициальные изменения; односторонние или двусторонние буллезные изменения; диффузная эмфизема.
Показатели лабораторных исследований в случаях неосложненного спонтанного пневмоторакса, как правило, не изменены.
Лечение
2. Плевральная пункция
Показана пациентам моложе 50 лет при первом эпизоде спонтанного пневмоторакса объемом 15 – 30% без выраженного диспноэ. Пункцию производят при помощи иглы или, предпочтительнее, тонкого стилет-катетера. Типичным местом для пункции является II межреберье по средне-ключичной линии или III – IV межреберье по средней подмышечной линии, однако, точку пункции следует определять только после полипозиционного рентгеновского исследования, которое позволяет уточнить локализацию спаек и наибольших скоплений воздуха. Важно помнить, что в случае неэффективности первой пункции, повторные попытки аспирации бывают успешны не более чем в одной трети случаев [B].
Если после плевральной пункции легкое не расправилось, рекомендуется дренирование плевральной полости [A].
Диагностическая торакоскопия (ДТ), выполняемая в процессе дренирования.
При невозможности выполнить СКТ в срочном порядке, для выявления причины пневмоторакса и определения дальнейшей тактики целесообразно выполнить диагностическую торакоскопию в процессе дренирования. Следует учитывать, что ДТ не дает полной возможности выявить внутрилегочные изменения.
Операция проводится под местной анестезией на стороне пневмоторакса, в положении больного лежа на здоровом боку. Место для установки торакопорта выбирают по результатам рентгенологического исследования. У больных с полным коллапсом легкого торакопорт устанавливают в IV или V межреберье по средней подмышечной линии.
Последовательно производят ревизию плевральной полости (наличие экссудата, крови, спаек), осматривают легкое (блебы, буллы, фиброз, инфильтративные, очаговые изменения), у женщин прицельно оценивают диафрагму (рубцы, сквозные дефекты, пигментные пятна). Макроскопические изменения в легочной паренхиме и плевральной полости, выявленные при ДТ, целесообразно оценивать по классификации Vanderschuren R. (1981) и Boutin C. (1991).
Операцию заканчивают дренированием плевральной полости. Плевральную полость ведут на активной аспирации до прекращения сброса воздуха. Оптимальной считается активная аспирация с разряжением 10-20 см водного столба [B]. Однако, наиболее выгодна аспирация с тем минимальным разрежением, при котором легкое полностью расправляется. Методика выбора оптимального разрежения следующая: под контролем рентгеноскопии уменьшаем разрежение до того уровня, когда легкое начинает коллабироваться, после чего увеличиваем разрежение на 3 – 5 см вод. ст. По достижении полного расправления лёгкого, отсутствии отхождения воздуха в течение 24 часов и поступлении жидкости менее 100-150 мл дренаж удаляют. Не существует точных сроков удаления дренажа, аспирацию следует проводить до полного расправления лёгкого. Рентгенологический контроль за расправлением легкого выполняют ежедневно. При прекращении поступления воздуха из плевральной полости в течение 12 часов, дренаж перекрывают на 24 часа и затем выполняют рентгеновский снимок. Если легкое остается расправленным, дренаж удаляют. На следующий день после удаления дренажа необходимо выполнить контрольную рентгенографию грудной клетки, подтверждающую факт ликвидации пневмоторакса.
Если на фоне дренирования легкое не расправляется, и поступление воздуха по дренажу продолжается более 3 суток, показано хирургическое лечение в срочном порядке.
4. Химический плевродез
Химическим плевродезом называется процедура, при которой в плевральную полость вводят вещества, приводящие к асептическому воспалению и образованию сращений между висцеральным и париетальным листками плевры, что приводит к облитерации плевральной полости.
Химический плевродез используют при невозможности по каким-либо причинам выполнить радикальную операцию [B].
Наиболее сильным склерозирующим агентом является тальк, его введение в плевральную полость достаточно редко сопровождается развитием респираторного дистресс-синдрома и эмпиемы плевры [A]. Исследования 35-ти летних результатов применения свободного от асбеста химически чистого талька доказали отсутствие его канцерогенности [A]. Методика плевродеза тальком достаточно трудоемка и требует распыления 3 –5 граммов талька с помощью специального пульверизатора, вводимого через троакар перед дренированием плевральной полости.
Важно помнить, что тальк вызывает не спаечный процесс, а гранулематозное воспаление, в результате которого происходит срастание паренхимы плащевой зоны легкого с глубокими слоями грудной стенки, что вызывает чрезвычайные трудности для хирургического вмешательства в последующем. Поэтому показания к плевродезу тальком должны быть строго ограничены только теми случаями (старческий возраст, тяжелые сопутствующие заболевания), когда вероятность того, что в последующем потребуется операция в облитерированной плевральной полости, минимальна.
Следующими по эффективности препаратами для плевродеза являются антибиотики группы тетрациклина (доксициклин) и блеомицина. Доксициклин следует вводить в дозе 20 – 40 мг/кг, при необходимости процедуру можно повторить на следующий день. Блеомицин вводят в дозе 100 мг в первый день и, если необходимо, повторяют плевродез по 200 мг блеомицина в последующие дни. В связи с выраженностью болевого синдрома при плевродезе тетрациклином и блеомицином, необходимо разводить эти препараты в 2% лидокаине и обязательно проводить премедикацию наркотическими анальгетиками [С]. После дренирования препарат вводят через дренаж, который пережимают на 1 – 2 часа, или, при постоянном сбросе воздуха, проводят пассивную аспирацию по Бюлау. За это время пациент должен постоянно менять положение тела, для равномерного распределения раствора по всей поверхности плевры.
При нерасправленном легком химический плевродез через плевральный дренаж неэффективен, так как листки плевры не соприкасаются и спайки не образуются. Кроме того, в данной ситуации повышается риск развития эмпиемы плевры.
Несмотря на то, что в клинической практике используются другие вещества: раствор бикарбоната натрия, повидон-иод, этиловый спирт, 40% раствор глюкозы и т.д., следует помнить, что доказательных данных об эффективности этих препаратов нет.
5. Применение эндобронхиальных клапанов и обтураторов
При продолжающемся сбросе воздуха и невозможности расправить легкое, одним из методов является бронхоскопия с установкой эндобронхиального клапана или обтуратора. Установку клапана производят на 10-14 дней как ригидным бронхоскопом под наркозом, так и фибробронхоскопом под местной анестезией.
Клапан или обтуратор в большинстве случаев позволяет добиться герметизации дефекта и приводит к расправлению легкого.
6. Хирургическое лечение
Показания и противопоказания
Показания к экстренной и срочной операции:
1. гемопневмоторакс;
2. напряженный пневмоторакс при неэффективности дренирования.
3. продолжающийся сброс воздуха при невозможности расправить легкое
4. продолжающийся сброс воздуха более 72 часов при расправленном легком
Показания к плановому хирургическому лечению:
1. рецидивирующий, в том числе контрлатеральный пневмоторакс;
2. двусторонний пневмоторакс;
3. первый эпизод пневмоторакса при выявлении булл или спаек (II-IV тип изменений по Vanderschuren R. и Boutin C.);
4. эндометриоз-зависимый пневмоторакс;
5. подозрение на вторичный пневмоторакс. Операция носит лечебно-диагностический характер;
6. профессиональные и социальные показания – пациенты, чья работа или хобби связаны с изменениями давления в дыхательных путях (летчики, парашютисты, дайверы и музыканты, играющие на духовых инструментах).
7. ригидный пневмоторакс
Основные принципы хирургического лечения спонтанного пневмоторакса
Хирургическая тактика при спонтанном пневмотораксе заключается в следующем. После физикального и полипозиционного рентгенологического исследования, позволяющего оценить степень коллапса легкого, наличия сращений, жидкости, смещения средостения, необходимо выполнить пункцию или дренирование плевральной полости.
При первом эпизоде пневмоторакса возможна попытка консервативного лечения – пункции или дренирования плевральной полости. Если проведенное лечение эффективно, необходимо выполнить СКТ, и в случае выявления булл, эмфиземы и интерстициальных заболеваний легкого необходимо рекомендовать плановую операцию. Если же изменений паренхимы легкого, подлежащих хирургическому лечению нет, то можно ограничиться проведенным консервативным лечением, рекомендовав больному соблюдение режима физической активности и СКТ-контроль раз в год. Если же дренирование не привело к расправлению легкого и в течение 72 часов сохраняется поступление воздуха по дренажам, показана срочная операция.
При рецидиве пневмоторакса показана операция, однако, всегда предпочтительно сначала выполнить дренирование плевральной полости, добиться расправления легкого, затем сделать СКТ, оценить состояние легочной ткани, обращая особое внимание на признаки диффузной эмфиземы, ХОБЛ интерстициальных заболеваний и процессов деструкции легочной ткани; а операцию выполнить в плановом порядке. Предпочтительным доступом является торакоскопический. Исключением остаются редкие случаи осложненного течения пневмоторакса (продолжающееся массивное внутриплевральное кровотечение, фиксированный коллапс легкого), непереносимость однолегочной вентиляции.
Оперативные приемы при хирургическом лечении пневмоторакса можно условно разделить на три этапа:
ревизия,
операция на измененном участке легкого,
облитерация плевральной полости.
Методика ревизии при спонтанном пневмотораксе
Торакоскопическая ревизия позволяет не только визуализировать характерные для той или иной болезни изменения легочной ткани, но и при необходимости получить биопсийный материал для морфологической верификации диагноза. Для оценки выраженности эмфизематозных изменений паренхимы наиболее целесообразно использовать классификацию R.Vanderschuren [1981]. Тщательная оценка выраженности эмфизематозных изменений дает возможность прогнозировать риск рецидива пневмоторакса и принять обоснованное решение о виде операции, направленной на облитерацию плевральной полости.
Успех операции в наибольшей степени зависит от того, удалось ли найти и ликвидировать источник поступления воздуха. Часто встречающееся мнение о том, что при торакотомии легче обнаружить источник поступления воздуха, верно лишь отчасти. По данным ряда исследований, источник поступления воздуха не удается обнаружить в 6 – 8 % случаев спонтанного пневмоторакса.
Как правило, эти случаи связаны с поступлением воздуха через микропоры неразорванной буллы или возникают при отрыве тонкой плевральной спайки.
Для обнаружения источника поступления воздуха целесообразен следующий прием. В плевральную полость наливаем 250 – 300 мл стерильного раствора. Хирург поочередно прижимает все подозрительные участки эндоскопическим ретрактором, погружая их в жидкость. Анестезиолог соединяет открытый бронхиальный канал интубационной трубки с мешком Амбу и по команде хирурга делает небольшой вдох. Как правило, при тщательной последовательной ревизии легкого удается обнаружить источник поступления воздуха. Как только удастся увидеть цепочку пузырьков, поднимающуюся от поверхности легкого, следует, осторожно манипулируя ретрактором, развернуть легкое так, чтобы источник поступления воздуха оказался как можно ближе к поверхности стерильного раствора. Не извлекая легкое из-под жидкости, необходимо захватить его дефект атравматическим зажимом и убедиться в том, что поступление воздуха прекратилось. После этого плевральную полость осушают и приступают к ушиванию дефекта или к резекции легкого. Если, несмотря на тщательную ревизию, источник поступления воздуха обнаружить не удалось, необходимо не только устранить имеющиеся неповрежденные буллы и блебы, но и, в обязательном порядке, создать условия для облитерации плевральной полости – выполнить плевродез или эндоскопическую париетальную плеврэктомию.
Легочный этап операции
Операцией выбора является резекция измененного участка легкого (краевая, клиновидная), которая выполняется с помощью эндоскопических сшивающих аппаратов, обеспечивающих формирование надежного герметичного механического шва.
В ряде случаев возможно выполнение следующих вмешательств:
1. Электрокоагуляция блебов
2. Вскрытие и ушивание булл
3. Пликация булл без вскрытия
4. Анатомическая резекция легкого
Облитерация плевральной полости
В «Рекомендациях Британского общества торакальных хирургов», 2010 г. [A] обобщены результаты работ 1-го и 2-го уровня доказательности, на основе которых сделан вывод о том, что резекция легкого в сочетании с плеврэктомией является методикой, обеспечивающей наименьший процент рецидивов (
1%). Торакоскопическая резекция и плеврэктомия сравнима по частоте рецидивов с открытой операцией, но более предпочтительна с точки зрения болевого синдрома, длительности реабилитации и госпитализации, восстановления функции внешнего дыхания.
Методы облитерации плевральной полости
Химический плевродез при торакоскопии выполняется нанесением склерозирующего агента – талька, раствора тетрациклина или блеомицина – на париетальную плевру. Преимуществами плевродеза под контролем торакоскопа является возможность обработать склерозирующим агентом всю поверхность плевры и безболезненность процедуры.
Можно выполнить механический плевродез, используя специальные торакоскопические инструменты для абразии плевры или, в более простом и эффективном варианте – кусочки стерилизованной металлической губки, применяемой в быту для мойки посуды. Механический плевродез, выполняемый протиранием плевры тупферами неэффективен из-за быстрого их смачивания, и не может быть рекомендован к применению.
Физические методы плевродеза также дают хорошие результаты, они просты и весьма надежны. Среди них следует отметить обработку париетальной плевры электрокоагуляцией – при этом более целесообразно использовать коагуляцию через смоченный физиологическим раствором марлевый шарик; такой способ плевродеза характеризуется большей площадью воздействия на плевру при меньшей глубине проникновения тока. Наиболее удобными и эффективными способами физического плевродеза является деструкция париетальной плевры с помощью аргоно-плазменного коагулятора или ультразвукового генератора.
Радикальной операцией для облитерации плевральной полости является эндоскопическая плеврэктомия. Эту операцию следует выполнять по следующей методике. С помощью длинной иглы вводят субплеврально физиологический раствор в межреберные промежутки от верхушки легкого до уровня заднего синуса. Вдоль позвоночника на уровне реберно-позвоночных сочленений рассекают париетальную плевру на всем протяжении с помощью электрохирургического крючка. Затем рассекают плевру по самому нижнему межреберью на уровне заднего диафрагмального синуса. Угол плеврального лоскута захватывают зажимом, плевральный лоскут отслаивают от грудной стенки. Отслоенную таким образом плевру отсекают ножницами и удаляют через торакопорт. Гемостаз осуществляют при помощи шарикового электрода. Предварительная гидравлическая препаровка плевры облегчает выполнение операции и делает ее более безопасной.
Особенности хирургической тактики при пневмотораксе, у пациенток с экстрагенитальным эндометриозом
У женщин СП причиной заболевания может быть экстрагенитальный эндометриоз, который включает в себя имплантаты эндометрия на диафрагме, париетальной и висцеральной плевре, а также в легочной ткани. Во время операции при выявлении поражения диафрагмы (фенестрация и/или имплантация эндометрия) рекомендуется использовать резекцию ее сухожильной части или ушивание дефектов, пликацию диафрагмы или пластику синтетической полипропиленовой сеткой, дополняемые костальной плеврэктомией. Большинство авторов [B] считают необходимым проведение гормональной терапии (даназол или гонадотропин-рилизинг гормон), целью которой является подавление менструальной функции и, предотвращение рецидивов пневмоторакса после перенесенного оперативного вмешательства.
Послеоперационное лечение при неосложненном течении
1. Плевральную полость дренируют двумя дренажами диаметром 6-8 мм. В раннем послеоперационном периоде показана активная аспирация воздуха из плевральной полости с разряжением 20-40 см. вод. ст.
2. Для контроля расправления легкого выполняется рентгенологическое исследование в динамике.
3. Критериями возможности удаления плеврального дренажа являются: полное расправление легкого по данным рентгенологического исследования, отсутствие поступления воздуха и экссудата по дренажу в течение 24 часов.
4. Выписка при неосложненном течении послеоперационного периода возможна через сутки после удаления плеврального дренажа, при обязательном рентгенологическом контроле перед выпиской.
Тактика обследования и лечения пациентов со СП в зависимости от категории лечебного учреждения.
2. Диагностическая и лечебная тактика в неспециализированном хирургическом стационаре.
Задачей диагностического этапа в хирургическом стационаре является уточнение диагноза и определение дальнейшей лечебной тактики. Особое внимание необходимо обратить на выявление больных с осложненными формами спонтанного пневмоторакса.
1. Лабораторные исследования:
общий анализ крови и мочи, группа крови и резус-фактор.
2. Аппаратные исследования:
— обязательно выполнение рентгенографии грудной клетки в двух проекциях (прямой и боковой проекции со стороны предполагаемого пневмоторакса);
— ЭКГ.
3. Установленный диагноз спонтанного пневмоторакса является показанием для дренирования.
4. Целесообразна активная аспирация воздуха из плевральной полости с разряжением 20-40 см. вод. ст.
5. Осложненный спонтанный пневмоторакс (с признаками продолжающегося внутриплеврального кровотечения, напряженный пневмоторакс на фоне дренированной плевральной полости) является показанием к неотложной операции из торакотомного доступа. После ликвидации осложнений обязательна облитерация плевральной полости.
6. Критериями для удаления плеврального дренажа являются: полное расправление легкого по данным рентгенологического исследования, отсутствие поступления воздуха по дренажу в течение 24 часов и отсутствие отделяемого по плевральному дренажу.
7. Невозможность выполнения СКТ или диагностической торакоскопии, рецидивирующий пневмоторакс, выявление вторичных изменений легочной ткани, продолжающийся сброс воздуха и/или нерасправление легкого в течение 3-4 суток, а также наличие поздних осложнений (эмпиема плевры, стойкий коллапс легкого) являются показанием для консультации торакального хирурга, направления или перевода больного в специализированный стационар.
8. Выполнение противорецидивного оперативного вмешательства больным с неосложненным течением спонтанного пневмоторакса в условиях неспециализированного хирургического стационара не рекомендуется.
3. Диагностическая и лечебная тактика в специализированном (торакальном) стационаре.
Ошибки и трудности в лечении СП:
Ошибки и трудности дренирования:
1. Дренажная трубка вводится в плевральную полость глубоко, перегибается, из-за чего не может эвакуировать скопившийся воздух и расправить легкое.
2. Ненадежная фиксация дренажа, при этом он частично или полностью выходит из плевральной полости.
3. На фоне активной аспирации сохраняется массивный сброс воздуха и нарастает дыхательная недостаточность. Показано оперативное вмешательство.
Ведение отдаленного послеоперационного периода:
После выписки из стационара больной должен избегать физических нагрузок в течение 4 недель.
В течение 1-го месяца пациенту необходимо посоветовать избегать перепадов барометрического давления (прыжки с парашютом, дайвинг, воздушные перелёты).
Пациенту необходимо посоветовать отказаться от курения.
Показано наблюдение пульмонолога, исследование функции внешнего дыхания через 3 месяца.
Прогноз:
Летальность от пневмоторакса невысока, чаще наблюдается при вторичных пневмотораксах. У ВИЧ-инфицированных больных внутригоспитальная летальность при развитии пневмоторакса составляет 25%. Летальность у больных с муковисцидозом при одностороннем пневмотораксе — 4%, при двустороннем пневмотораксе — 25%. У больных ХОБЛ при развитии пневмоторакса риск летального исхода повышается в 3,5 раза и составляет 5%.
Заключение:
Таким образом, хирургическое лечение спонтанного пневмоторакса представляет собой сложную и многогранную проблему. Часто опытные хирурги называют спонтанный пневмоторакс «торакальным аппендицитом», подразумевая, что это самая простая операция из всех, выполняемых при заболеваниях легких. Это определение вдвойне верно – так же как аппендэктомия может быть и самой простой и одной из самых сложных операций в абдоминальной хирургии, также и банальный пневмоторакс может создать трудно преодолимые проблемы в ходе выполнения, казалось бы, простейшей операции.
Описанная хирургическая тактика, основанная на анализе результатов работы ряда ведущих клиник торакальной хирургии и большом коллективном опыте выполнения операций, как при очень простых, так и при очень сложных случаях пневмоторакса, дает возможность сделать торакоскопическую операцию простой и надежной, существенно уменьшить количество осложнений и рецидивов.
Информация
Источники и литература
Информация
Проф. К.Г.Жестков, доцент Б.Г.Барский (кафедра торакальной хирургии Российской медицинской академии последипломного образования, Москва), к.м.н. М.А.Атюков (Центр интенсивной пульмонологии и торакальной хирургии СПбГБУЗ «ГМПБ№2», Санкт-Петербург).
Состав комитета экспертов: Проф. А.Л.Акопов (Санкт-Петербург), проф. Е.А.Корымасов (Самара), проф. В.Д.Паршин (Москва), член-корр. РАМН, проф. В.А.Порханов (Краснодар), проф. Е.И.Сигал (Казань), проф. А.Ю.Разумовский (Москва), проф. П.К.Яблонский (Санкт-Петербург), проф. Stephen Cassivi (Rochester, USA), Академик РАМН, проф. Gilbert Massard (Strasbourg, France), проф. Enrico Ruffini (Torino, Italy), проф. Gonzalo Varela (Salamanca, Spain)