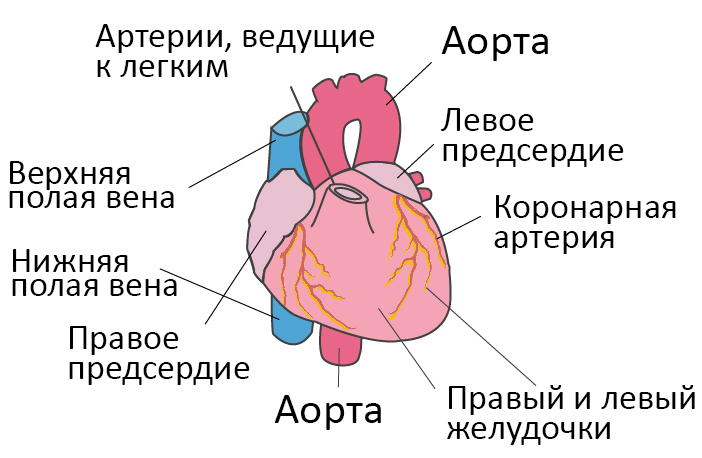
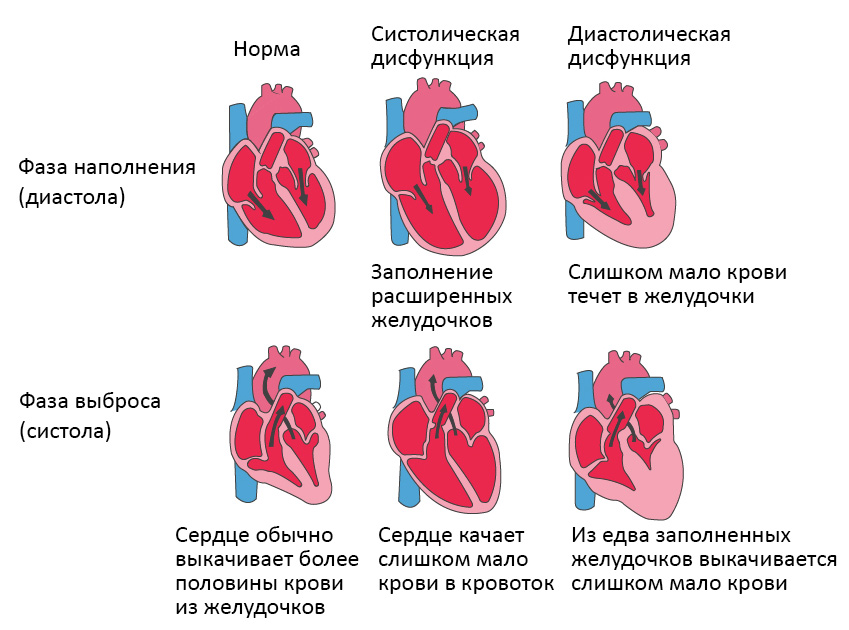
Что такое синдром низкого сердечного выброса
Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Признаки синдрома низкого сердечного выброса
Ведущие признаки синдрома низкого сердечного выброса:
1.артериальная гипотензия, Артериальная гипотензия Артериальная гипотензия — это состояние, при котором артериальное давление снижается до ощутимого человеком предела. Величина такого снижения индивидуальна, но обычно это ниже 100/60 мм рт.ст. для мужчин и 95/60 мм рт.ст. для женщин.
2.выраженная вазоконстрикция,
3.низкий сердечный выброс,
4.снижение насыщения венозной крови кислородом,
5.ацидоз, смещение кислотно-щелочного баланса организма в сторону увеличения кислотности (уменьшению рН).
6.олигоурия, Олигоурия — уменьшение количества отделяемой почками мочи — может быть физиологической и патологической. Лечение олигурии сводится к устранению обусловливающего её основного заболевания.
7.дыхательная недостаточность,
8.заторможенность психики.
Слабость сократительной функции миокарда обусловлена сопутствующей патологией (хроническая гипоксемия, нарушения коронарного кровотока, гиперкоагуляция).
Во-первых, давление в правом предсердии прямо пропорцианально венозному притоку.
Во-вторых, венозный приток, являясь основным фактором, влияющим на уровень сердечного выброса, в полной мере интегрирует в себе влияние большинства сердечных и периферических механизмов регуляции сердечного выброса.
В-третьих, поскольку сердечный выброс и венозный приток имеют одинаковые масштаб и координаты, то появляется возможность их одновременного графического анализа, что существенно упрощает понимание закономерностей регуляции сердечного выброса в условиях одновременного влияния на него нескольких факторов.
Таким образом подтверждается основной постулат закона Стерлинга: уровень сердечного выброса пропорционален величине венозного притока. И если эта пропорция нарушается, например, увеличивается венозный приток, а сердечная мышца не в состоянии его реализовать, то избыток притока переместится в малый круг кровообращения, и равновесие восстановится в течение нескольких сердечных циклов
Снижение сопротивления венозному притоку и увеличение сердечного выброса связано с влиянием двух факторов: снижением тонуса сосудов, обусловленного спинальнои анестезией, и влиянием адреномиметика на контрактильную функцию миокарда (положительный иноторопный эффект).
Снижение тонуса сосудов, обусловленное относительной симпатической денервацией, увеличивая емкость сосудистого русла большого круга кровообращения, с одной стороны уменьшало периферическое сопротивление и улучшало венозный приток, с другой стороны, — уменьшало среднее системное давление, что должно было препятствовать увеличению венозного притока.
Однако, как было выше указано, в связи с тем, что емкость венозного русла весьма велика, то уменьшение венозного тонуса значительно не отражается на снижении системного давления и ограничении венозного притока. Кроме того, необходимо учитывать, что симпатическая денервация в значительно большей степени влияет на артериальное русло большого круга кровообращения и преобладание вазадилятации в нем над венозным руслом, по мнению А.Гайтона и некоторых других исследователей, также приводит к уменьшению сопротивления венозному притоку.
Сопротивление венозному притоку всегда связано с торакотомией (повышение внутригрудного давления), особенностями оперативного вмешательства: повышение сосудистого тонуса, в том числе, и в системе легочной артерии (рефлекторная атака из заложенных в средостении нервных сплетений), препятствие венозному притоку при манипуляциях хирурга в области верхней полой вены (снижение притока) и правого предсердия (повышенное давление).
Обсуждая вопрос о влиянии различных факторов на величину венозного притока, мы указывали на важную роль присасывающей функции грудной клетки в регуляции сердечного выброса. Уменьшение внутриплеврального давления неизменно сопровождается снижением давления в правом предсердии, увеличением градиента давления со средним системным давлением, вследствие чего возрастает венозный приток и сердечный выброс.
В связи с тем, что при спонтанном дыхании во время дыхательного цикла градиент давлений все время меняется, венозный приток и сердечный выброс также должны подвергаться изменениям. Таким образом, колебания сердечного выброса во время дыхательного цикла составляют более 3 литров.
В действительности эти колебания касаются больше венозного притока, чем сердечного выброса. При увеличении венозного притока во время вдоха и нарушения равновесия приток—выброс сразу же включаются некоторые механизмы, ограничивающие приток крови в левое предсердие, прежде всего депонирование крови в малом круге кровообращения, вследствие чего равновесие приток выброс восстанавливается, что и препятствует увеличению сердечного выброса. Во время выдоха депонированный объем крови возвращается в левое предсердие и сердечный выброс возрастает.
Выше было отмечено, что градиент давлений правого предсердия и среднего системного давления зависит от двух величин — емкости сосудистого русла и присасывающей силы грудной клетки. Следовательно, такие факторы, как объем циркулирующей крови, тонус сосудов венозного и артериального русла, биомеханика респираторной системы и являются факторами, определяющими градиент давлений.
Не меньшее влияние на величину венозного притока оказывает периферическое сопротивление. Величина венозного притока обратно пропорциональна уровню периферического сопротивления (знаменатель приведенной выше формулы). чем выше периферическое сопротивление в сосудистой системе, тем большее среднее системное давление необходимо для продвижения одного и того же объема крови к правому предсердию. Однако при прочих равных условиях (при стабильном уровне периферического сопротивления) увеличение системного давления сопровождается увеличением венозного притока.
На уменьшение периферического сопротивления могут влиять расширение периферических сосудов (гипоксемия, раскрытие артерио-венозных шунтов), снижение вязкости крови (гемодилюция, применение антикоагулянтов, дезагрегантов), преобладание вазодилятации преимущественно в артериальном русле (применение симпатолических веществ
Уменьшение коронарного кровотока является частой причиной нарушений контрактильной функции сердца, которая является основным «сердечным» механизмом регуляции сердечного выброса. Поскольку регистрация кривой сердечного выброса при нарушениях коронарного кровотока у человека практически не осуществима, то основные закономерности этого феномена были выявлены в эксперименте путем дозированной эмболизации коронарных артерий.
Ко второй группе факторов, участвующих в венозном возврате, относят силы, действующие на кровоток в полых венах «vis a fronte» (т. е. спереди) и включающие, прежде всего, присасывающую функцию грудной клетки и сердца. Присасывающая функция грудной клетки обеспечивает поступление крови из периферических вен в грудные вследствие существования отрицательного давления в плевральной полости: во время вдоха отрицательное давление в последней еще более снижается, что приводит к ускорению кровотока в нижней полой вене, а во время выдоха давление, напротив, относительно исходного несколько возрастает и кровоток в этой вене замедляется. Для присасывающей функции правых отделов сердца характерно то, что силы, способствующие поступлению в него крови, развиваются не только во время диастолы сердца (вследствие понижения давления в правом предсердии), но также и во время систолы (в результате смещения атриовентрикулярного кольца увеличивается объем предсердия и быстрое падение в нем давления способствует наполнению сердца кровью из полых вен). Однако не все исследователи разделяют мнение о важной роли присасывающей функции грудной клетки и правой половины сердца в формировании величины венозного возврата.
Первую группу представляет сила «vis a tergo» (т. е. действующая сзади), сообщаемая крови сердцем; она продвигает кровь по артериальным сосудам и участвует в обеспечении ее возврата к сердцу. Если в артериальном русле эта сила соответствует давлению 100 мм рт. ст., то в начале венул общее количество энергии, которой обладает кровь, прошедшая через капиллярное русло, составляет около 13 % от ее начальной энергии. Именно последняя величина энергии и образует «vis a tergo» и расходуется на приток венозной крови к сердцу. К силе, действующей «vis a tergo», относят также ряд других факторов, способствующих продвижению крови к сердцу: сокращения скелетной мускулатуры (так называемый мышечный насос), способствующие «выжиманию» крови из вен; функционирование венозных клапанов (препятствующих обратному току крови); влияние уровня гидростатического давления в системе кровообращения (особенно в вертикальном положении тела).
Повышение артериального давления сопровождается возрастанием величины венозного возврата, что проявляется при прессорных рефлексах (синокаротидном — вызываемом снижением давления в каротидных синусах, при стимуляции афферентных волокон соматических нервов), увеличении объема циркулирующей крови, внутривенном введении вазоактив-ных веществ (адреналин, норадреналин, простагландин Р2, ангиотензин II).
Гормон задней доли гипофиза вазопрессин вызывает на фоне повышения артериального давления уменьшение венозного возврата.
Перикард
Неполная коррекция порока сердца, дисфункция имплантированного искусственного клапана сердца или парапротезная фистула, тампонада перикарда. Тампонада сердца — это патологическое состояние, при котором происходит скопление жидкости между листками перикарда, что приводит к невозможности адекватных сердечных сокращений за счет сдавления полостей сердца. Данное состояние может возникать как при острых (при ранении сердца), так и при хронических состояниях и болезнях (перикардите).
Данное состояние угрожает жизни и без своевременного адекватного лечения может привести к смерти больного. Больной отмечает у себя наличие характерных для сердечной недостаточности жалоб. При разрыве миокарда наблюдается триада Бека. Аускультативно обнаруживается приглушенные тоны сердца, при ультразвуковом исследовании обнаруживается жидкость между листками перикарда.
Лечение заключается в экстренном удалении жидкости из полости перикарда, для этого выполняется пункция перикарда и удаление излишков жидкости. При продолжении накопления экссудата может быть установлен катетер для обеспечения его адекватного оттока.
Прогноз заболевания условно благоприятный, при адекватной медицинской помощи данное состояние полностью купируется, трудоспособность больного восстанавливается, однако если не устранена причина развития тампонады сердца, высок риск рецидива.
Понятно, что такое сердце не может адекватно перекачивать кровь в аорту и, соответственно, нарушается кровоснабжение внутренних органов. Кроме того, ввиду увеличенной массы мышечной ткани, коронарные артерии перестают справляться с доставкой кислорода и питательных веществ в условиях постоянно повышающейся потребности в них. Как результат – развитие гипоксии, а, следовательно, и склероза, то есть, разрастания соединительной ткани в толще гипертрофированного миокарда (диффузный кардиосклероз).
Как уже говорилось выше, наиболее часто патологическому разрастанию подвергается миокард левого желудочка сердца. В норме толщина стенки этого отдела не должна быть более 1 – 1,2 см. При увеличении ее свыше 1,2 см можно говорить о гипертрофии. Как правило, изменению также подвергается и межжелудочковая перегородка. В тяжелых, запущенных случаях толщина миокарда может достигать 2 – 3 см, а масса сердца увеличивается до килограмма и даже более.
Артериальной гипертензией (АГ) страдают миллионы людей во всем мире, число таких больных неуклонно растет, а та или иная степень гипертрофии миокарда встречается у всех заболевших. В случае повышения давления в сосудах большого круга кровообращения миокард левого желудочка вынужден со значительной силой выталкивать кровь далее, в просвет аорты, что приводит по истечении времени к его умеренной или даже выраженной гипертрофии. Именно это изменение сердца лежит в основе развития у больных АГ диффузного кардиосклероза (появление пучков соединительной ткани), проявляющегося признаками стенокардии.
Стеноз аортального клапана чаще всего возникает по причине перенесенного ревматизма с развитием эндокардита – воспаления внутренней оболочки сердца, а также клапанов. Другой, весьма частой причиной поражения клапана аорты является атеросклеротический процесс. Иногда патологические изменения возникают вследствие перенесенного сифилиса. После стихания воспаления происходит отложение коллагена в створках аортального клапана, которые срастаются между собой, при этом суживается отверстие, сквозь которое кровь выходит из левого желудочка в сосудистое русло. В результате левый желудочек подвергается значительной нагрузке и гипертрофируется.
Гипертрофическая кардиомиопатия имеет наследственный характер и проявляется неравномерным утолщением различных отделов миокарда, в том числе, левого желудочка и межжелудочковой перегородки (МЖП).
Повышенные физические нагрузки способствуют усиленной работе сердца, а также сопровождаются увеличением артериального давления, которое усугубляет проявления гипертрофии левой половины сердца.
Кроме перечисленных, наиболее частых причин гипертрофии левого желудочка, также ей могут способствовать общее ожирение, гормональные нарушения, болезни почек, сопровождающиеся возникновением вторичной гипертензии.
Гипертрофия правых отделов сердца с последующей их дилатацией (расширением) приводит к образованию так называемого легочного сердца, что неизбежно сопровождается недостаточностью кровообращения по обоим кругам. Вследствие поражения правых предсердия и желудочка нарушается венозный возврат крови из органов и тканей по полым венам. Возникает венозный застой. Такие больные предъявляют жалобы на отеки, одышку, синюшность кожных покровов. Со временем присоединяются признаки нарушения работы внутренних органов.
Стоит отметить, что процессы гипертрофии различных камер сердца взаимосвязаны: при увеличении стенки левого желудочка неминуемо разовьется гипертрофия левого предсердия.С течением времени, в результате наличия повышенного давления в малом круге, возможно будет выявить различные степени гипертрофии и в правой половине сердца.
Митральный клапан представляет собой отверстие между левыми предсердием и желудочком. Повреждение его, как и аортального, чаще всего возникает при ревматизме, атеросклеротическом поражении и проявляется стенозом (сужением) или недостаточностью. При сужении этого отверстия левое предсердие с повышенной нагрузкой выталкивает кровь далее, а при появлении митральной недостаточности створки митрального клапана закрываются не до конца, поэтому определенный объем крови из желудочка возвращается обратным током в левое предсердие (регургитация) во время каждого сердечного сокращения, создавая там избыточный объем жидкости и повышенную нагрузку. Результатом таких изменений внутрисердечной гемодинамики и является гипертрофия (увеличение) миокарда левого предсердия.
При наличии выраженных пороков клапанов возможно хирургическое лечение вплоть до протезирования.
Во всех случаях борются с симптомами поражения миокарда – назначается антиаритмическая терапия по показаниям, сердечные гликозиды, препараты, улучшающие обменные процессы в сердечной мышце (АТФ, рибоксин и др.). Рекомендовано соблюдение диеты с ограничением количества соли и потребляемой жидкости, нормализация массы тела при ожирении.
При врожденных пороках сердца, если это возможно, ликвидируют дефекты хирургическим путем. В случае тяжелых нарушений в строении сердца, развитии гипертрофической кардиомиопатии единственным выходом из ситуации может стать пересадка сердца.
Разумеется, ни один врач не предложит вам полечить низкий показатель, полученный по УЗИ сердца. Сначала врач должен выявить причину сниженной ФВ, а затем уже назначать лечение причинного заболевания. В зависимости от него и лечение может различаться, например, прием препаратов нитроглицерина при ишемической болезни, хирургическая коррекция пороков сердца, гипотензивные препараты при гипертонии и т. д. Пациенту важно уяснить, что если наблюдается снижение фракции выброса, значит, действительно развивается сердечная недостаточность и необходимо длительно и скурпулезно выполнять рекомендации врача.
Систолическая дисфункция левого желудочка характеризуется снижением сократимости сердечной мышцы и сниженным объемом крови, выбрасываемой в аорту. Приблизительно у 45% лиц с ХСН отмечается такой тип дисфункции (в остальных случаях функция сократимости миокарда не нарушена). Основной критерий – снижение фракции выброса левого желудочка по результатам УЗИ сердца менее 45%.
•Острый инфаркт миокарда (у 78% пациентов с инфарктом дисфункция левого желудочка развивается в первые сутки),
•Дилатационная кардиомиопатия – расширение полостей сердца вследствие воспалительных, дисгормональных или обменных нарушений в организме,
•Миокардит вирусной или бактериальной природы,
Диастолическая дисфункция левого желудочка сердца характеризуется нарушением способности миокарда левого желудочка расслабиться для полноценного заполнения кровью. Фракция выброса в норме или чуть выше (50% и более). В чистом виде диастолическая дисфункция встречается менее, чем в 20% всех случаев. Выделяют следующие типы диастолической дисфункции – нарушение релаксации, псевдонормальный и рестриктивный тип. Первые два могут не сопровождаться симптомами, в то время как последний тип соответствует тяжелой степени ХСН с выраженными симптомами.
Причины
•Ишемическая болезнь сердца,
•Постинфарктный кардиосклероз с ремоделированием миокарда,
•Гипертрофическая кардиомиопатия – увеличение массы желудочков за счет утолщения их стенки,
•Артериальная гипертония,
Систолическая дисфункция левого желудочка характеризуется снижением сократимости сердечной мышцы и сниженным объемом крови, выбрасываемой в аорту. Приблизительно у 45% лиц с ХСН отмечается такой тип дисфункции (в остальных случаях функция сократимости миокарда не нарушена). Основной критерий – снижение фракции выброса левого желудочка по результатам УЗИ сердца менее 45%.
Параметры левого желудочка
Масса миокарда левого желудочка: мужчины – 135-182 г, женщины – 95-141 г.
Индекс массы миокарда левого желудочка (в бланке часто обозначается как ИММЛЖ): мужчины 71-94 г/м2, женщины 71-89 г/м2.
Конечно-диастолический объем (КДО) левого желудочка (объем желудочка, который он имеет в состоянии покоя) : мужчины – 112±27 (65-193) мл, женщины 89±20 (59-136) мл
Конечно-диастолический размер (КДР) левого желудочка (размер желудочка в сантиметрах, который он имеет в состоянии покоя): 4,6 – 5,7 см
Толщина стенки в диастолу (вне сокращений сердца): 1,1 см
При гипертрофии – увеличении толщины стенки желудочка, обусловленной слишком большой нагрузкой на сердце – этот показатель увеличивается. Цифры 1,2 – 1,4 см говорят о незначительной гипертрофии, 1,4-1,6 – о средней, 1,6-2,0 – о значительной, и величина более 2 см свидетельствует о гипертрофии высокой степени.Фракция выброса (ФВ): 55-60%.
В состоянии покоя желудочки наполняются кровью, которая не полностью выбрасывается из них во время сокращений (систолы). Фракция выброса показывает, какой объем крови относительно ее общего количества выбрасывает сердце при каждом сокращении, в норме это чуть больше половины. При снижении показателя ФВ говорят о сердечной недостаточности, это значит, что орган неэффективно перекачивает кровь, и она может застаиваться.
Ударный объем (количество крови, которое выбрасывается левым желудочком за одно сокращение): 60-100 мл.
Выраженная гипертрофия левого желудочка способствует тому, что передняя створка митрального клапана оказывается близко к поверхности перегородки. Данный процесс подтягивает поток крови к перегородке, вызывая препятствие к ее выбросу.
Сначала врач должен выявить причину сниженной ФВ, а затем уже назначать лечение причинного заболевания. В зависимости от него и лечение может различаться, например, прием препаратов нитроглицерина при ишемической болезни, хирургическая коррекция пороков сердца, гипотензивные препараты при гипертонии и т. д. Пациенту важно уяснить, что если наблюдается снижение фракции выброса, значит, действительно развивается сердечная недостаточность и необходимо длительно и скурпулезно выполнять рекомендации врача
Перегрузка левого желудочка
Левый желудочек представляет собой камеру, которая уменьшаясь и увеличиваясь в объеме, обеспечивает насосную функцию сердца.
Эта камера принимает кровь из левого предсердия и перекачивает её в аорту – крупнейшую артерию организма, из которой кровь перераспределяется ко всем органам.
Если аорта или (чаще) аортальный клапан сужены, то левый желудочек испытывает перегрузку и начинает растягиваться, дилатироваться. Подобная ситуация возникает при некоторых пороках сердца, при которых в левый желудочек поступает слишком большое количество крови.
Из пороков, приводящих к дилатации левого желудочка самым частым является аортальный стеноз.
Дилатация левого желудочка может возникать абсолютно беспричинно, в таком случае, это состояние называется дилатационная кардиомиопатия. Такой диагноз правомочен, только если исключены другие причины дилатации, речь о них пойдет далее.
Другими причинами дилатации являются: перенесенное воспаление сердца – миокардит; ишемическая болезнь сердца; гипертоническая болезнь. При этих заболеваниях стенка левого желудочка становится более слабой, теряет упругость и, как следствие, начинает растягиваться.
Лечение
Конечно, дилатация левого желудочка – это патологическое состояние, требующее лечения. Терапия подбирается в зависимости от причин дилатации: устранение порока, лечение артериальной гипертензии, ишемической болезни сердца.
К сожалению, далеко не всегда можно устранить дилатацию левого желудочка, так как в ее основе могут лежать необратимые изменения в сердечной мышце: миокардиофиброз, рубцовые и склеротические изменения миокарда. В таких случаях основной целью лечения становится предупреждение дальнейшего прогрессирования растяжения левого желудочка.
Нужно отметить, что в ряде случаев лечение сводится к проведению метаболической терапии (триметазидин, милдронат, корвитин и т.п), в других случаях требуется более серьезное лечение.
Чем опасна дилатация левого желудочка?
Мы уже упоминали, что дилатация левого желудочка чревата развитием сердечной недостаточности. Кроме этого в измененном левом желудочке создаются предпосылки для развития некоторых аритмий, в том числе жизнеопасных.
Также, вслед за расширением желудочка нередко возникает расширение клапанного кольца и как следствие, деформация митрального клапана. Это приводит к развитию порока сердца – митральной недостаточности, что значительно ухудшает клиническую ситуацию.
Очень важно выявить и начать лечение дилатации левого желудочка своевременно, и хотя это не залог успеха, полное исцеление возможно далеко не всегда, но это позволяет стабилизировать ситуацию, улучшив качество жизни и ее продолжительность.
Систолическая дисфункция левого желудочка характеризуется снижением сократимости сердечной мышцы и сниженным объемом крови, выбрасываемой в аорту. Приблизительно у 45% лиц с ХСН отмечается такой тип дисфункции (в остальных случаях функция сократимости миокарда не нарушена). Основной критерий – снижение фракции выброса левого желудочка по результатам УЗИ сердца менее 45%
Дилатационная кардиомиопатия (ДКМП) — заболевание миокарда, характеризующееся развитием дилатации (растяжения) полостей сердца, с возникновением систолической дисфункции, но без увеличения толщины стенок.
Характерно развитие прогрессирующей сердечной недостаточности, нарушений сердечного ритма и проводимости, тромбоэмболий, внезапной смерти. Критерием заболевания считается снижение фракции выброса левого желудочка ниже 45 % и размер полости левого желудочка в диастолу более 6 см.
Лечение
Доказан эффект ингибиторов ангиотензинпревращающего фермента: предпочтительны пролонгированные препараты и препараты, действующие на тканевой ангиотензинпревращающий фермент. Летальность от хронической сердечной недостаточности достоверно снижается, фракция выброса – увеличивается. Ингибиторы ангиотензинпревращающего фермента более эффективны при переднем инфаркте миокарда. Терапия ингибиторами ангиотензинпревращающего фермента назначается в первые сутки инфаркта миокарда.
Бета-адреноблокаторы оказывают не только антиаритмическое действие, но и тормозят ремоделирование левого желудочка. K. Shiono не отметил эффект от атенолола. Метопролол вызывает редукцию объема и регрессию массы левого желудочка; улучшает геометрию левого желудочка.
Эффективны антагонисты кальция: амлодипин, дилтиазем и изоптин, но лечение должно быть длительным.
Нитраты ограничивают раннее постинфарктное ремоделирование левого желудочка.
Дигоксин в результате инотропной стимуляции при переднем инфаркте миокарда может увеличивать инфарктное выпячивание левого желудочка без снижения содержания коллагена.
L- карнитин в остром и отдаленном периоде инфаркта миокарда уменьшал дилатацию левого желудочка (S. Iliceto).
Стоит отметить, что процессы гипертрофии различных камер сердца
взаимосвязаны: при увеличении стенки левого желудочка неминуемо разовьется гипертрофия левого предсердия.С течением времени, в результате наличия повышенного давления в малом круге, возможно будет выявить различные степени гипертрофии и в правой половине сердца.
Как уже говорилось выше, наиболее часто патологическому разрастанию подвергается миокард левого желудочка сердца. В норме толщина стенки этого отдела не должна быть более 1 – 1,2 см. При увеличении ее свыше 1,2 см можно говорить о гипертрофии. Как правило, изменению также подвергается и межжелудочковая перегородка. В тяжелых, запущенных случаях толщина миокарда может достигать 2 – 3 см, а масса сердца увеличивается до килограмма и даже более.
Понятно, что такое сердце не может адекватно перекачивать кровь в аорту и, соответственно, нарушается кровоснабжение внутренних органов. Кроме того, ввиду увеличенной массы мышечной ткани, коронарные артерии перестают справляться с доставкой кислорода и питательных веществ в условиях постоянно повышающейся потребности в них.
Как результат – развитие гипоксии, а, следовательно, и склероза, то есть, разрастания соединительной